Troubles psychiques, les facteurs de risque
Publié par Pascal Patry dans Psychiatrie · 24 Juillet 2022
Tags: Troubles, psychiques, les, facteurs, de, risque
Tags: Troubles, psychiques, les, facteurs, de, risque
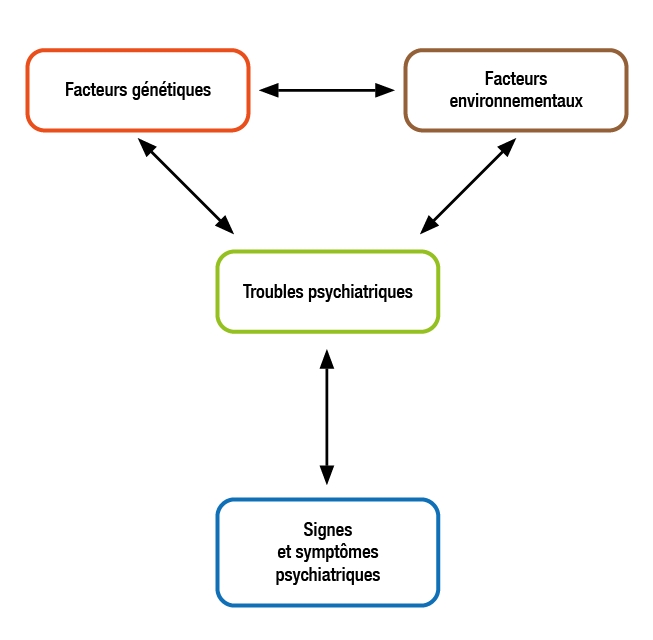
Les facteurs de risquePrévention, dépistage des troubles psychiques de l’enfant à la personne âgéeLa santé mentale est un état de bien-être dans lequel une personne peut se réaliser, surmonter les tensions normales de la vie, accomplir un travail productif et contribuer à la vie de sa communauté.Un facteur de risque (génétique et/ou environnemental) augmente la probabilité de développer une maladie.Certains sont plus spécifiquement liés à l’âge de l’individu.Un facteur de vulnérabilité vis-à-vis d’un trouble est une caractéristique individuelle, liée au fait que la personne dite « vulnérable » présente ou a été exposée à un ou plusieurs facteurs de risque génétiques et/ou environnementaux.Un facteur de stress correspond à un changement dans l’équilibre environnemental (biopsychosocial) du sujet.Il existe trois types de prévention :• la prévention primaire est l’ensemble des actes visant à réduire les risques d’apparition de nouveaux cas (incidence) d’une maladie dans une population ;• la prévention secondaire a pour objectif de diminuer la prévalence d’une maladie dans une population ;• la prévention tertiaire a pour objectif de diminuer la morbidité (récidives et rechutes), la mortalité et le handicap liés à une maladie.Santé mentale et troubles psychiatriquesLa santé est définie comme « l'ensemble des ressources sociales, personnelles et physiques permettant à l'individu de réaliser ses aspirations et de satisfaire ses besoins ». La santé mentale est un élément essentiel de la santé.Elle est définie par l’organisation mondiale de la santé (OMS) comme « un état de bien-être dans lequel une personne peut se réaliser, surmonter les tensions normales de la vie, accomplir un travail productif et contribuer à la vie de sa communauté ». L’OMS rappelle par ailleurs, que :• la santé mentale fait partie intégrante de la santé, en effet, il n’y a pas de santé sans santé mentale ;• la santé mentale est plus que l’absence de troubles mentaux ;• la santé mentale est déterminée par des facteurs sociaux, psychologiques et biologiques ;• la santé mentale peut bénéficier de stratégies et d’interventions d’un bon rapport coût/efficacité pour la promouvoir, la protéger et la recouvrer.Les troubles psychiatriques sont d’origine multifactorielle. Au même titre que pour toute pathologie médicale complexe (pathologies cardiovasculaires, cancéreuses, auto-immunes, etc.) des facteurs de risque peuvent être identifiés, et leur connaissance permet de développer des moyens de prévention à l’échelle individuelle et à l’échelle d’une population, par exemple dans les politiques de santé publique.Données généralesPrévalence des troubles psychiatriquesL’épidémiologie descriptive permet d’évaluer la fréquence et les répercussions des troubles psychiatriques.• en France, un individu sur cinq, soit 12 millions de personnes, souffre d’au moins un trouble psychiatrique. La prévalence des troubles psychiatriques en consultation de médecine générale est élevée (environ 25 %) ;• dans le monde, 300 millions de personnes souffrent d’épisode dépressif caractérisé, 60 millions de personnes souffrent de bipolarité et 23 millions de schizophrénie.Les troubles psychiatriques sont au 3e rang des maladies les plus fréquentes, après le cancer et les maladies cardiovasculaires.Ils sont bien souvent source de handicap et altèrent la qualité de vie des individus ainsi que celle de leurs proches. Les principales complications de l’ensemble des troubles psychiatriques sont l’épisode dépressif caractérisé, les troubles liés à l’usage de substances, les répercussions socioprofessionnelles et le suicide.D’autre part, la présence d’un trouble mental augmente le risque de présenter au moins un autre trouble mental, il faut donc toujours évaluer les comorbidités psychiatriques d’un trouble donné.Réduction de l’espérance de vieLes troubles psychiatriques représentent une cause majeure de handicap et sont associés à une mortalité élevée.Les troubles psychiatriques et addictifs réduisent l’espérance de vie (en moyenne de 16 ans chez les hommes et de 13 ans chez les femmes). Ainsi, l’espérance de vie d’un patient souffrant de trouble psychiatrique sévère est de 20 % inférieure à celle constatée en population générale.L’usage de drogues illicites (donc sans compter l’usage de tabac et/ou l’alcool) est la cause de 0,8 % de « l’espérance de vie corrigée de l’incapacité » (années de vie potentielle perdues à cause d’une mort prématurée et années de vie vécues avec un handicap) en 2010 (soit le 19e plus important facteur de risque).L’addiction aux opiacés en particulier est responsable de 55 % des années de vie perdues à cause d’une mort prématurée et de 44 % des années de vie perdues à cause d’un handicap. Un total de 43 000 décès a été attribué à la dépendance aux opioïdes en 2010, ce qui suggère que l’espérance de vie a été réduite de 46 ans pour chacun de ces décès.La première cause de surmortalité est le suicide. Jusqu’à 40 % des patients avec une dépendance aux substances rapportent des antécédents de tentative de suicide. Chez des patients hospitalisés en psychiatrie, la surmortalité à 5 ans est due au suicide pour un quart de la tranche d’âge des 18-34 ans.D’autres facteurs sont à prendre en compte : un retard au diagnostic et au traitement, les comorbidités addictives, les accidents plus fréquents et les comorbidités médicales non psychiatriques, en particulier les maladies cardiovasculaires et respiratoires dont le taux de comorbidité est compris entre 30 et 60 %.Certains facteurs sont non modifiables (sexe, appartenance à une minorité, antécédents personnels et familiaux), d’autres peuvent faire l’objet de politiques de prévention et de soins : les troubles liés la consommation d’alcool, de tabac (taux de tabagisme multiplié par 1,5 à 3 chez les patients souffrant de schizophrénie) et d’autres substances psychoactives, l’HTA (hypertension artérielle), les dyslipidémies, le syndrome métabolique (plus fréquent dans les troubles psychiatriques, même sans traitement, mais aussi secondaire au traitement psychotrope), l’obésité, la sédentarité, le diabète et les problèmes dentaires.Ainsi, on note une prévalence de 28 % à 60 % du syndrome métabolique en cas de troubles schizophréniques et de 30 % en cas de troubles bipolaires.Les troubles psychiatriques et addictifs entraînent des répercussions socio-économiques qui en font un enjeu majeur de santé publique.Spécificités selon l’âgeChez l’enfant et l’adolescentLa prévalence des troubles psychiatriques chez les enfants et adolescents est estimée à 13 %.Pour exemple, la prévalence des troubles de l’humeur est estimée à 4 %, celle des troubles anxieux à 8 % celle du trouble déficit de l’attention avec ou sans hyperactivité (TDAH) à 5 %, celle du trouble oppositionnel avec provocation (TOP) à 3 % et celle des Troubles du Spectre de l’Autisme (TSA) à 1 %.Comme pour l’adulte, les troubles psychiatriques sont fréquemment associés entre eux (comorbidités).Les troubles psychiatriques débutant pendant l’enfance et l’adolescence peuvent retentir sur l’activité socioprofessionnelle, l’insertion sociale et la vie familiale des patients à l’âge adulte.Vulnérabilité, risque et préventionL’épidémiologie analytique opère deux distinctions : une distinction entre des facteurs environnementaux et des facteurs génétiques ; et une distinction entre des facteurs de vulnérabilité, de risque et de prévention.Un facteur environnemental est défini comme toute caractéristique « environnant » le gène (donc non génétique) depuis les facteurs biologiques cellulaires, jusqu’à l’environnement social.Un facteur génétique est défini comme une caractéristique concernant le matériel ADN et peut être héritable.Les facteurs génétiques et environnementaux peuvent interagir.Un facteur de risque (génétique et/ou environnemental) augmente la probabilité de développer une maladie. Cela signifie que la survenue du trouble est loin d’être inéluctable chez les personnes exposées à un facteur de risque donné, et que le trouble peut également survenir en son absence.Il existe également des facteurs protecteurs génétiques et/ou environnementaux (facteurs de prévention) qui diminuent la probabilité de survenue d’une maladie.La vulnérabilité vis-à-vis d’un trouble est une caractéristique individuelle, liée au fait que la personne dite « vulnérable » présente ou a été exposée à un ou plusieurs facteurs de risque génétiques et/ou environnementaux.Le fait d’être vulnérable pour une ou plusieurs maladies est très fréquent dans la population générale, ce qui signifie que la vulnérabilité ne s’exprime sous forme de maladie que pour une fraction des personnes vulnérables.Il existe des périodes critiques au cours du développement, comme la période périnatale et l’adolescence : si l’exposition à des facteurs de risque survient à ces périodes critiques, cela augmente le risque que la vulnérabilité s’exprime, alors que l’impact est moindre à d’autres périodes de la vie.Les facteurs de stress, c’est-à-dire tout changement dans l’équilibre environnemental (biopsychosocial) du sujet, sont des facteurs de risque importants dans le développement de troubles psychiatriques.Les concepts de vulnérabilité, de risque et de prévention présentent trois intérêts :• l’identification des sujets « vulnérables » ;• la compréhension des mécanismes étiopathogéniques de vulnérabilité, et de développement de maladie lors de l’exposition à des facteurs de risque ;• la possibilité de proposer des mesures préventives (voire curatives) pour les sujets vulnérables dans certaines situations « à risque ».Schéma suivant : Concept d’interaction gène X environnement : la plupart du temps, l’ensemble de la population générale est exposé aux facteurs de risque, mais seule une faible proportion de sujets vulnérables génétiquement va développer un trouble.C’est donc l’interaction entre certains facteurs de risque et certains facteurs de vulnérabilité génétique qui va être responsable de la survenue du trouble.Les facteurs de risque des troubles psychiatriquesLes différents niveaux de risqueLes déterminants de la santé mentale (et donc des troubles psychiatriques) sont multiples et regroupent des facteurs :• sociaux : tout environnement social (familial, professionnel, scolaire, etc.) source de stress, notamment maltraitance, carence affective, négligence, violences physiques et psychologiques, abus sexuel, conditions de travail difficile, deuil, isolement et précarité, discrimination et stigmatisation, guerre, catastrophes naturelles ;• environnementaux : pollutions atmosphériques (particules fines), sonore, électromagnétique, chimique (pesticides), perturbateurs endocriniens ;• biologiques : antécédents personnels ou familiaux de pathologies médicales chroniques (psychiatriques ou non) ; exposition à des facteurs de risque perturbant le neurodéveloppement ; usages de substances psychoactives ;• génétiques : antécédents familiaux de troubles psychiatriques (qui suggèrent une vulnérabilité génétique), présence d’une vulnérabilité personnelle génétique (anomalies chromosomiques ou génétiques).Les facteurs psychologiques (personnalité, altération des capacités cognitives et niveau intellectuel) peuvent également diminuer les capacités d’ajustement à un facteur de stress, et sont la résultante d’interactions entre ces différents facteurs.Les spécificités selon les périodes de la vieCertains facteurs de risque des troubles psychiatriques sont plus particulièrement liés à l’âge de l’individu. Voici quelques-uns des principaux facteurs à connaître en fonction des grandes étapes du développement.La période périnataleTout élément pouvant altérer le développement pendant et après la grossesse peut être considéré comme un facteur de risque et notamment : exposition à certains médicaments, agents infectieux, malnutrition, consommation d’alcool et autres substances psychoactives, stress maternel (dont les violences conjugales), complications de l'accouchement, prématurité, etc.L’enfanceLes facteurs de risque dans l’enfance peuvent être distingués en problématiques :• développementales : anomalies du développement cognitif, affectif et relationnel, malnutrition ;• familiales maltraitance (p. ex. : la négligence ou les abus sexuels), les troubles psychiatriques présents chez les parents ;• scolaires : échec scolaire et absentéisme scolaire.L’adolescenceLes facteurs de risque survenant à cette période de la vie sont particulièrement importants.Il faut chercher un environnement social potentiellement source de stress (comme chez l’enfant), mais également l’usage de substances psychoactives.L’âge adulteTout environnement social (en particulier professionnel) source de stress (p. ex. : environnement professionnel délétère, chômage, harcèlement, violences conjugales et interpersonnelles, précarité économique, etc.).Tout événement de vie difficile [tout événement de santé aigu ou chronique (accident, maladie…), deuil, etc.].L’usage de substances psychoactives.Le Sujet âgéToute diminution des capacités perceptuelles ou cognitives qui diminuerait les capacités d’ajustement (ou coping) à un facteur de stress.Toute situation d’isolement social et familial (deuil, veuvage).Tout environnement social source de stress (p. ex. : maltraitance, négligence, douleur mal prise en charge, etc.).Prévention et dépistage des troubles psychiatriquesLes différents types de prévention de l’OMSSelon l’OMS, la prévention est « l’ensemble des mesures visant à éviter ou réduire le nombre et la gravité des maladies, des accidents et des handicaps ».Prévention primaire (à l'échelle de la population)La prévention primaire est l’ensemble des actes visant à réduire les risques d’apparition de nouveaux cas (incidence) d’une maladie dans une population.Les actions de prévention primaire sont vastes, souvent intégrées dans des politiques de santé publique, et consistent à diminuer l’exposition à des facteurs de risque et à promouvoir les comportements de santé afin d’éviter la survenue d’un premier épisode de maladie.Elles visent à améliorer la qualité et les conditions de vie (p. ex. : amélioration des conditions de travail des populations, lutte contre l’isolement social, le chômage, la précarité, les inégalités, l’échec scolaire, apprentissage de stratégies de gestion du stress, prévenir les consommations de substances psychoactives etc.), ainsi que les comportements de santé des individus.Prévention secondaire (à l'échelle de l'individu)La prévention secondaire a pour objectif de diminuer la prévalence d’une maladie dans une population.Les actions de prévention secondaire consistent principalement à agir au tout début de l’apparition du trouble afin d’en éviter la récidive. Cette prévention inclut tous les actes de dépistage, de diagnostic et de prise en charge précoces.Les modalités de dépistage et de prise en charge précoce dépendent des différents âges de la vie.Période périnatale et enfanceExamens pédiatriques obligatoires pour le suivi du développement psychomoteur de l’enfant et le dépistage précoce des troubles débutant dans l'enfance.Adolescence• Informations sur les conduites à risque sexuelles et d’addiction (dont comportementales, p. ex. : aux jeux vidéo), d’exclusion sociale, de harcèlement, de radicalisation.• Favoriser les médias adaptés (p. ex. : numériques).L’âge adulte• Dépistage, entretien motivationnel, aide au sevrage et prévention de la rechute de tout usage avec dépendance de substance psychoactive (médecine générale, médecine du travail, milieu carcéral, services de PMI, service d’urgences).• Dépistage des troubles psychiatriques débutants et prise en charge précoce.Le sujet âgé• Dépistage des troubles cognitifs débutants.• Dépistage des troubles perceptuels (acuité visuelle, hypoacousie).• Dépistage des troubles psychiatriques débutants, en particulier les épisodes dépressifs caractérisés.Prévention tertiaireLa prévention tertiaire a pour objectif de diminuer les conséquences liées au trouble :* la morbidité (récidives et rechutes) ;* la mortalité (décès) ;* le handicap (déficiences, limitations d’activités, restrictions de participation).Elle vise principalement à diminuer les récidives, les rechutes et les hospitalisations ainsi que les principales complications de l’ensemble des troubles psychiatriques (l’épisode dépressif caractérisé, les troubles liés à l’usage de substances, les répercussions socioprofessionnelles et le suicide) via une meilleure optimisation thérapeutique :• traitements pharmacologiques (médicamenteux) ;• traitements non pharmacologiques :
- traitement physique (neuromodulation : ECT [électroconvulsivothérapie], rTMS [stimulation transcrânienne magnétique répétitive]) ;- traitement psychothérapeutique (psychothérapie de soutien et autres psychothérapies) ;- éducation thérapeutique, afin d’améliorer la conscience du trouble, l'observance thérapeutique et favoriser les stratégies d’ajustement du sujet face à la maladie.
• réduire les limitations d’activités et restrictions de participations à l’aide de mesures de remédiation cognitive et de rééducation (orthophonie, psychomotricité, etc.), ainsi que des mesures de réadaptation psychosociale (Notion de réhabilitation psychosociale) ;• promouvoir les droits et les soins pour les personnes souffrant de troubles psychiatriques ;• favoriser la réduction des risques et la motivation dans le domaine des troubles addictifs.---
0
commentaires